La sincope è definita come una “perdita di coscienza transitoria dovuta ad un’ipoperfusione cerebrale globale, caratterizzata da rapida insorgenza, breve durata e recupero completo e spontaneo”.
La sincope (comunemente chiamata anche svenimento, è molto frequente anche nella popolazione sana. Si parla di sincope quando per un qualunque motivo il paziente perde coscienza cadendo a terra per una riduzione del flusso cerebrale globale.
Questa connotazione delimita il campo delle sincopi ad una delle transitorie perdite di coscienza (TPdC). Non tutte le TPdC sono sincopi. Alla base potrebbe anche esserci un attacco epilettico, una ipoglicemia o cause più rare. La sincope è caratterizzata da una rapida comparsa e scomparsa e dalla ripresa completa e rapida della coscienza dopo l’episodio.
La causa in assoluto più frequente di sincope è la forma Vaso-Vagale. Tutti noi abbiamo un riflesso fisiologico (il riflesso vaso-vagale) che quando attivato porta ad una rapida riduzione della pressione arteriosa e della frequenza cardiaca, tali da non permettere una corretta irrorazione del cervello che quindi va in Black-out” per pochi secondi.
Il riflesso vaso-vagale puo’ essere attivato da molti “trigger” quali l’emozione, la paura, l’ipotensione, il prolungato ortostatismo in luoghi caldi e affollati, la minzione, la defecazione la tosse…. Etc.
Vi sono soggetti maggiormente soggetti alla attivazione del riflesso vaso-vagale e spesso questi sono soggetti con valori pressori più bassi della media. La sincope vasovagale, se non troppo ricorrente o atipica, è una forma benigna che non richiede trattamento specifico se non la rassicurazione del paziente e alcune semplici norme comportamentali per evitare i trigger e sapere come comportarsi in caso di recidiva sincopale, purtroppo possibile e talora frequente nei soggetti predisposti.
Le altre forme di sincope, più rare, possono essere legate a due ordini di motivi: cause cardiache e ipotensione ortostatica. Le cause cardiache, molto rare nella popolazione generale e più frequenti ne cardiopatici, sono legate ad aritmie o a malattie cardiache strutturali che devono essere ricercate quando il paziente è a maggior rischio.
Le sincopi di origine cardiaca sono infatti le più pericolose da un punto di vista prognostico. Le sincopi ortostatiche invece sono legate ad un calo pressorio quando il paziente si alza in piedi. Sono molto frequenti nell’anziano, in particolare in coloro che assumono molti farmaci ipotensivanti e in coloro che hanno malattie che alterano i sistemi di regolazione della pressione arteriosa (vedi malattia di Parkinson, demenza o diabete mellito).
Le sincopi vasovagali sono assolutamente prevenibili rassicurando il paziente e mettendolo in guardia nei confronti dei “possibili trigger”.
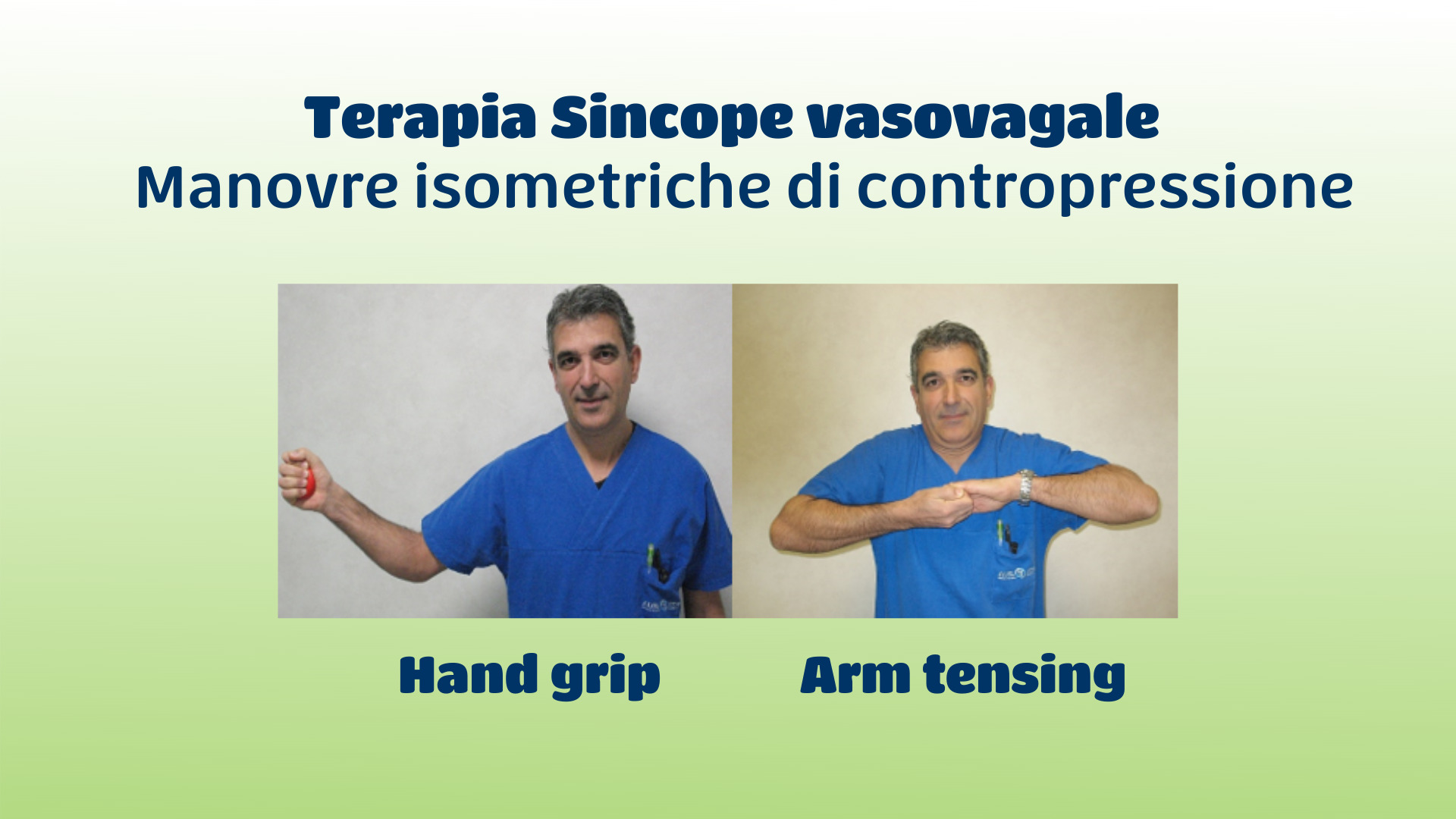
Il paziente deve imparare a conoscersi, essere sempre ben idratato (bere due litri al giorno), riconoscere i sintomi premonitori, anche attivando le manovre di contropressione in caso di pre-sincope (stringere molto forte le mani o tirando le braccia (vedi figure 1 e 2) al fine di aumentare i valori pressori ed evitare la sincope completa.
Le sincopi ortostatiche si possono prevenire insegnando al paziente a non alzarsi mai di scatto, ad essere idratato, ma soprattutto sospendendo eventuali farmaci pericolosi che ne peggiorano il quadro.
Altra efficace terapia in questi pazienti sono le calze elasto-compressive (obbligatoriamente alla coscia o a collant con una pressione di 18-21 mmhg). Nell’anziano con ipotensione ortostatica ad esempio i valori pressori vanno tenuti più alti rispetto alla popolazione generale, proprio per ridurre i rischi di sincope e caduta, spesso rovinosa e pericolosa.
Le sincopi cardiache si prevengono curando la malattia di base che ha portato alla sincope.
I sintomi premonitori sono molto importanti. Sia per cercare di capire la causa della sincope che per evitare che il paziente abbia una perdita completa della coscienza, in quanto riconoscendo i sintomi premonitori puo’ evitare l’epsiodio completo.
Elementi suggestivi di sincope vaso vagale sono la TPdC durante uno stress emotivo od un prolungato ortostatismo, soprattutto se in ambienti caldi ed affollati, PdCT preceduta o seguita da nausea e/o vomito, TPdC durante o dopo un pasto (entro 1 ora). I sintomi “prodromici tipici della sincope vaso vagale sono il “disconfort addominale”, la sudorazione, il senso di testa vuota, etc
Molto diversi sono i sintomi premonitori delle sincopi cardiache, che devono sempre essere ricercati nella anamnesi corretta del paziente. In caso di sincope cardiaca possono essere presenti palpitazioni, affanno e/o dolore toracico.
Le sincopi gravi da aritmia cardiaca invece si caratterizzano per la totale assenza di sintomi. Sono improvvise ed il paziente si ritrova in terra senza rendersene conto e spesso facendosi molto male con traumi soprattutto al cranio.
In caso di prodromi sincopali il paziente deve riuscire a sdraiarsi il prima possibile per evitare la perdita di coscienza e la caduta. Considerando quanto detto in precedenza la sincope è legata ad un ipoafflusso cerebrale globale che puo’ essere contrastato efficacemente mettendosi in posizione supina, possibilmente attuando le manovre di contropressione già citate.
Le linee guida internazionali, in particolare quelle della Società Europea di cardiologia, alla cui stesura hanno partecipato molti esponenti italiani del GIMSI, definiscono in modo molto accurato il percorso diagnostico del paziente con sincope. Purtroppo ancora oggi le linee guida non sono applicate in molti contesti.
In caso di sincope vaso vagale classica benigna spesso bastano l’anamnesi, una semplice visita del paziente con misurazione della pressione arteriosa in clino- ed orto-statismo ed un elettrocardiogramma. Se la sincope è chiaramente vaso vagale benigna, rara o isolata, non si devono fare accertamenti.
In caso di sincope ricorrente o di sincope da sospetta causa cardiaca dobbiamo precedere con esami mirati e molto specifici. In caso di sospetta sincope vaso vagale è indicata la valutazione del sistema nervoso autonomo, quello che regola la pressione arteriosa e la frequenza cardiaca nel nostro organismo.
I test più usati sono il massaggio dei seni carotidei e il tilt test che vengo svolti in ambulatori dedicati 8vedi oltre). In caso di sospetta sincope cardiaca sono necessari gli approfondimenti cardiologici del caso, sulla base della storia clinica e dei sintomi del paziente.
In caso di sincopi non diagnosticate e ricorrenti abbiamo oggi a disposizione dei sistemi di monitoraggio prolungato del ritmo cardiaco (il loop recorder impiantabile) che permettono di monitorizzare il paziente per 4 anni. La sincope è infatti un sintomo sporadico e per capire se vi sia una aritmia alla base dell’episodio abbiamo necessità di monitorizzare il paziente molto a lungo.
Per “Syncope Unit” o “Centro per lo Studio della Sincope”, si intende un’entità funzionale ospedaliera multidisciplinare che, partendo da risorse già disponibili, riunisca e coordini un modo rapido le competenze dei diversi specialisti (cardiologo, medico dell’urgenza, neurologo, internista, geriatra, pediatra e psichiatra).
Le nuove linee guida sulla sincope della Società Europea di Cardiologia raccomandano proprio l’istituzione di “syncope unit” negli ospedali adeguatamente attrezzati, con la motivazione di migliorare la diagnosi, la prognosi e la terapia delle transitorie perdite di coscienza e della sincope e di promuovere la formazione e la ricerca, ottimizzando l’utilizzo delle risorse economiche.
La Syncope Unit è quindi quella struttura che prende in carico il paziente con sincope e lo gestisce a tutto tondo. Il GIMSI (Gruppo Italiano Multidisciplinare per lo studio della Sincope) fin dal 2009 ha promosso la Certificazione delle Syncope Unit Italiane che rispondessero a corretti requisiti di attività clinica, organizzativa e diagnostica.
Ad oggi l’Italia è leader nel mondo in questo campo avendo ben 69 Syncope Unit certificate su tutto il territorio nazionale (Figura 3).
Sul sito www.gimsi.it è possibile trovare la Syncope Unit più vicina al proprio ospedale o al proprio domicilio.